NHKの「総合診療医ドクターG」という番組は、臨床例を説明する総合診療医のドクターに対し、3名の研修医とゲストが原因や病名を考えるという番組です。
10月12日放送のテーマは「3ヶ月前から原因不明の腰痛で痛みが増している」というものでした。骨でなく、筋肉でもなく、体重減少や食欲低下もないことから内臓痛も否定されました。
この時点で私は結合組織の慢性炎症疾患である膠原病の部類なのかなぁと思っていました。ドクターからは「体を動かすと痛いということは、イコール整形外科疾患である!」と強い口調で断言されたのが印象的でした(あらためて勉強になりました)。
結論は、病名はパーキンソン病で、痛みの原因はドーパミンの減少に伴い痛みの閾値が下がったことにより、結果的に痛みを強く感じるようになってしまったというものでした。
また、最初の映像の中で患者さんが右手で帽子を手渡す際、無意識となった左手にほんのわずかですが、振るえが見られました(これは「振戦」というパーキンソン病の特徴です)。
特にゲストからは、「あの時点であのわずかな映像から気づくのは無理!!」との声がいっせいに沸き起こりましたが、ドクターは「患者さんが部屋に入ってきた瞬間から診察は始まっている。特に緊張や意識をしていない時の状態や様子を診ることが非常に重要なんだ。」とのコメントがあり、「なるほど」と思いました。
前置きが長くなってしまったのですが、ブログに載せたいと思った理由は、ドーパミンの減少が鎮痛作用に影響するということを今まで考えたことがなく、ここまではっきりと痛みの原因に直結するという事実は意外なものであり、この機会にしっかりと理解したいと考えたためです。
調べた結果
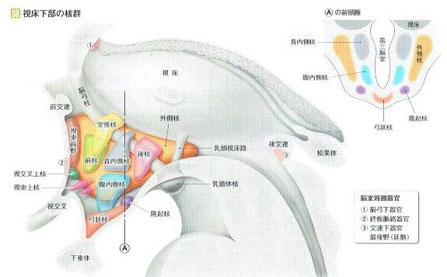
下行性痛覚抑制系のメカニズムの説明でよく出てくるのは、縫線核系を経て脊髄を下行するセロトニン系と傍巨大神経細胞核を通るノルアドレナリン系の2つですが、実はそれらのメカニズムの上位に、視床下部の弓状核後部(A12)から放出されるドーパミンが起点となっているということが分かりました。
つまり、パーキンソン病によってドーパミンが減少していくにつれて、下行性痛覚抑制系による鎮痛作用が低下し、痛みに敏感になっていったということだったと理解できました。
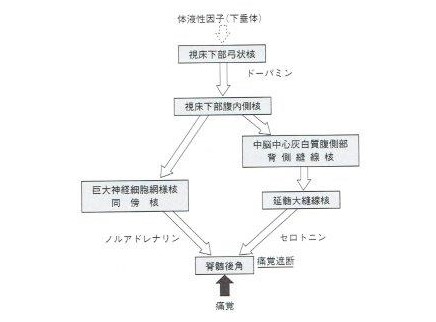
下行性痛覚抑制系は視床下部の弓状核後部から始まり、ドーパミンニューロンを介して視床下部腹内側核に至り、ここから2つの経路に分かれます。1つは縫線核系を経て脊髄を下行するセロトニン系で、もう1つは傍巨大神経細胞核を通るノルアドレナリン系の下行性抑制系です。両抑制系は脊髄後側索を下行し、脊髄後角で末梢から入力された痛覚情報を脊髄全体にわたって遮断することにより痛みを抑制します。
画像出展:「はり理論」 東洋療法学校協会編
さらに、ドーパミンの特徴と働きを知る上で、神経と神経伝達物質について理解する必要があると考え、情報を収集し整理しました。
1.ドーパミンとは
運動調節、ホルモン調節、快の感情、意欲、学習などに関わる神経伝達物質です。
(引用:「痛みと鎮痛の基礎知識(上)」技術評論社)
2.神経とは
脳や脊髄も神経ですがこれは中枢神経とよばれています。働きは何かを考えたり、あるいはすっぱい物を見ると自然に唾液が出たり、誤って水分が気管に入ると激しく咳きこんだりといった反射といわれる作用に関与しています。
一方、足や手はもちろん体全体に張りめぐらされている神経は末梢神経とよばれています。皮膚をつねると痛いのは末梢神経の中の感覚神経が働いています。
下の図(上から順に①②③)に従って説明させて頂きます。
画像出展:「細胞と組織の地図帳」(講談社)
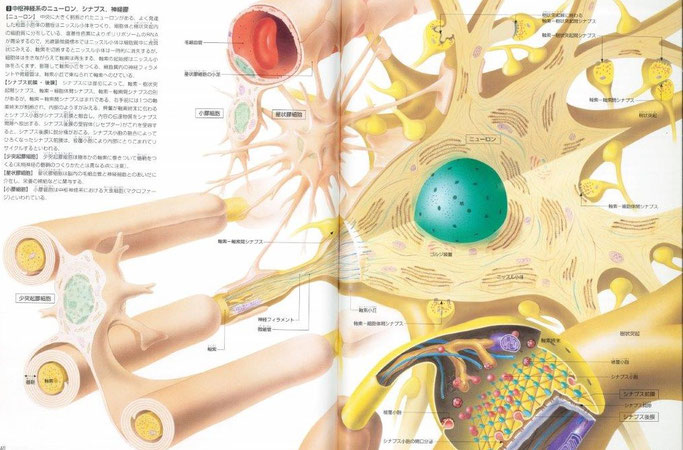
①これはニューロンの全体イメージです。枝のようなものは1つ(黄色)は樹状突起であり刺激に反応します。もう1つ(オレンジ色)の枝は軸索であり刺激による興奮を他のニューロンや細胞に伝えます。左端にシナプスとありますが、これはリレーのバトンゾーンのようなもので、ここで興奮が伝達されます。
②左の木の幹のようなものが、ここでは脊柱(背骨)に守られている中身の脊髄です。そこから出てきているものが末梢神経で右側の図は神経の内部構造を拡大したものです。
③これは中枢神経になります。右下に拡大された図がバトンゾーンの「軸索-樹状突起シナプス」です。右端に非常に小さく、Boxで囲まれた「シナプス前膜」「シナプス後膜」があり、その上下に「シナプス小胞」、「シナプス間隙」と書かれています。
興奮が軸索終末(軸索のおしり)に伝わるとシナプス小胞という袋がシナプス前膜と融合し、袋の中から神経伝達物質がシナプス間隙という狭い空間にばらまかれます。一方、シナプス後膜には神経伝達物質を取り込む、受容体(レセプター)というものがあります。この一連のやり取りによって興奮は継続されます。
3.神経伝達物質とは
ニューロンで生産され、シナプス小胞の中にあり情報の伝達に関わる物質です。神経伝達物質には神経細胞を興奮させるタイプだけでなく抑制させるタイプもあります。
ホルモンなども「細胞間伝達物質」ですが、血流などに乗り全身の広い範囲に作用します。それに比べ、神経伝達物質は神経間あるいは神経と筋肉間での情報伝達に限定して作用します。
4.ドーパミンの特徴
ドーパミンはノルアドレナリンやアドレナリンになる前段階の物質(前駆物質)です。
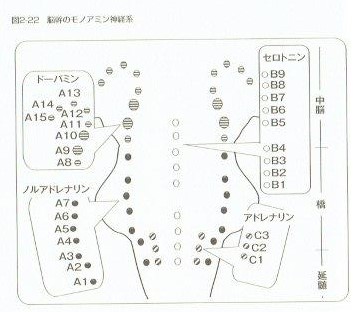
ドーパミンを作る神経細胞(ドーパミンニューロン)は中脳と間脳(視床・視床下部)にあります。中脳にあるA9という番号がついた「黒質緻密部」とA10の「腹側被蓋野」が重要とされていますが、A8からA15まで計8個のドーパミンニューロンがあり、今回のテーマである痛みの抑制に関係するドーパミンニューロンはA12という視床下部弓状核によるものです。
なお、ドーパミンニューロンは大脳基底核とそれに指令を与える大脳皮質(とくに前頭前野や帯状回など)に枝を伸ばしてドーパミンを放出します。
5.ドーパミンの働きとパーキンソン病に見られる症状
行動をどのような順番に組み合わせて起こすかということを企画したり、戦略を練ったりする働きをしています。
従って、パーキンソン病のようにドーパミンが少なくなると立ち上がって歩こうと思っても、身体がすくんでしまって、どういう順番に筋肉を動かしていいかわからなくなったり、身体が震えたり、運動そのものができなくなってきます。
また、物覚えが悪くなったり、忘れっぽくなったり、万事がゆっくりになって反応が鈍くなり、集中力や注意力も失われ、無力感、無気力になったりします。ドーパミンが逆に多くなるのも良いことではありません。幻覚やパラノイア(精神分裂病の陽性症状)が起こったり、話や運動をコントロールできなくなったり、同じ行動を反復する強迫神経症になったりします。