高齢の患者さまの中には、「この慢性疼痛は心因性なのではないか?」と思うことがたまにあります。しかしながら、心因性の疼痛にはどんな特徴や傾向があるのかなど、ほとんど理解できていなかったこともあり、軽々に心因性を原因と考えることはできませんでした。
そこで、まずは何か1冊本を読んでみようと思い、ネット検索していると、作家の夏樹静子先生がご自身の凄まじい慢性疼痛の闘病を綴った「腰痛放浪記 椅子がこわい」という本があることを知りました。「これかなぁ。」と思いつつ、さらに調べていくと、夏樹先生のその慢性疼痛を完治させた心療内科の医師、平井英人先生ご自身も本を出されていることを知りました。そして、30年以上のキャリアをお持ちであることも分かりました。こうして、『慢性疼痛―「こじれた痛み」の不思議』を購入することに決めました。
ブログでは、心因性の慢性疼痛の特徴や傾向を理解することと、心療内科がどんな診療科なのかを知ることを目的としています。内容は全て本書に従うもので、重要と思う個所を抜き出し、列挙する形式のため断片的になっています。
慢性疼痛の治療
1.一般的な痛みのメカニズム
外因性の痛み刺激(切り傷、打撲、炎症など)が侵害受容器に入ることで信号が発生し、脊髄内にある知覚神経を伝わって脊髄後角、シナプス、ニューロン、脊髄視床路を順に通って大脳皮質の視床に到達し、認識されます。痛みが脳に認識されると、それに対する反応として副腎髄質からアドレナリンが分泌され、血管の収縮や筋肉の緊張が生じます。この反応で局所的な乏血が起こります。この乏血が起こると組織内の酸素が足りなくなるため、今度は内因性の発痛物質が生じます。こうなると、外因性の痛み刺激が消えても痛みを感じるようになるのです。
2.心が痛がっているとは
痛みの解明に取り組んでいる米ノースウェスタン大学(シカゴ)生理学バニア・アプカリアン教授(A. Vania Apkarian)らが行った研究で、慢性疼痛患者の脳MRIを撮影しながら痛み刺激を与えたところ、通常の痛み刺激で活性化するはずの大脳皮質の視床ではなく、思考や感情を司る前頭葉の部分が活性化するのが分かりました。特に前頭葉のなかでも前部―ストレスや不安など、ネガティブな感情を司る部分でした。
この知見に対し、1000例近い慢性疼痛患者を診療されてきた平木先生は、「通常の痛み止めが効かない」という単純な事実からしても、慢性疼痛には何かしら通常の痛みのルートとは別のルートが存在すると考えていた。よってこの研究結果は腑に落ちるものであるとお話されています。
3.螺旋階段をのぼるように
薬物治療を先行させながらその効果をみつつ、「ある時期」がきたらその患者さんに合った指導を少しずつ並行して進めていきます。この「ある時期」というのは、患者さんが訴える症状の表現が少し変わってきたころです。何かしらの手ごたえを少し感じ始めたときともいえます。
たとえば、それまで「まだ痛いです」「ちっとも変りません」「痛くて何もできません」といっていた人が、「痛みはまだありますが、少し動けています」「ときどき痛みがやわらぐときがあります」というようになるなど、痛みに対するグチが減ったとき。そうしたかすかな心の変化をとらえて、新たな技法を導入するとっかりとするのです。
また、この第一の段階では、症状には「波」があることがこの病気の特徴であると教えることも重要です。一直線に治癒に向かって進むのではなく、波打ちながら、よかったり悪かったりしながら治っていくことを教えます。「まだ治らないのか」と焦らせないということです。患者さんは、よかったり悪かったりを繰り返すと、堂々めぐりでいっこうに治療が進まないと感じるものです。
しかし、治療は螺旋階段をのぼるようなものです。本人は同じところを回っているように思えても、外で見ている第三者には、少しずつ上へと昇っていく姿がみえています。螺旋階段も、上っている本人はずいぶん上までいってから下を眺めて、初めて「高いところまできた」と実感します。
治療も同じイメージです。ずいぶん進んでから「ああ、以前よりはよくなっているなと実感するものなのです。
4.自律訓練法のコツ
心理療法には自律訓練法、交流分析、行動療法という三本柱があります。それでも効果が十分でないときに加えるかたちで用いられるのが森田療法や絶食療法(後述)という特殊な技法です。
とくに慢性疼痛の患者さんに対しては、積極的に「自律訓練法」を習得するようにすすめています。
自律訓練法は世界的によく知られたリラクゼーションの技法で、17世紀にヨーロッパで試みられた催眠療法の流れを汲むものです。催眠によるトランス状態(理性が弱まっている状態)が病気を治すというこの療法は、当時盛んに脚光を浴びましたが、奇術・魔術的なイメージが強く、強い批判も浴びてそれ以上発展しませんでした。その後フロイトらが催眠療法をもう一度研究し、トランス状態が平衡を作り出すことを明らかにしていったのです。
自律訓練法は自らトランス状態に入るもので、自己催眠法とも呼ばれ、1932年にドイツの精神科医シュルツによって開発されました。日本には1952年に紹介されましたが、以来急速に広まり、いまでは心療内科の必須の技法のひとつとなっています。
ベッドに仰向けになったり椅子に座ったりした姿勢で目をつぶり、「両腕が重たい」「両腕が暖かい」・・・・・・など「公式」を繰り返し唱えるという、自己催眠による治療技法です。
自律訓練法は、スポーツ選手や一部の教育現場でも取り入れられているリラクゼーションの方法です。正しく行われれば効果絶大で、成績の向上や人間関係の改善につながります。一見、心療内科とは無関係に思える病気も改善するなど幅広い適応があります。それだけ、あらゆる病気にとって「心身相関」の存在感は大きいともいえますが。
その実際は非常に簡単で、子どもでもマスターできる方法なのですが、本や雑誌、通信販売のDVDを買って自己流でやろうとしても、なかなか身につきません。独学ではなく、きちんとした指導者のもとで習得されることが近道です。
絶食療法は入院して個室で行います。訓練された看護師らスタッフによるチーム医療も必要です。患者さんには二週間のあいだ、外部との連絡を完全に絶ち、病院内の一室に籠もっていただく必要があります。治療前の検査や治療後の経過観察を含めると、一か月半から二か月ほど入院していただくことになります。
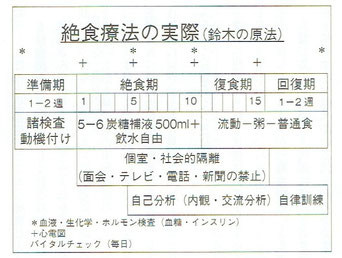
この「絶食」という状態は、何もしないようでいて、人間の身体にすさまじいストレスを与えます。
人間の体のエネルギー代謝には、ブドウ糖を燃料とするグルコース代謝と、脂肪酸を燃料とするケトン体代謝の二通りがあります。普通に食事をする生活では、身体はグルコース代謝を中心に動いており、ケトン体代謝が働くことはありません。
絶食に入ると、糖分の摂取が途絶されるために、グルコース代謝が枯渇して、ケトン体代謝にスイッチされます。脂肪を燃焼してエネルギーとして使うのです。この状態になると人間の身体はホメオスタシス(生体恒常性:身体を環境に適応させ、状態を一定に保とうとする力)の作用でインスリンの分泌がコントロールされ、血糖値が下げ止まります。食物を摂取しなくても低血糖になることはありません。空腹は当初はありますが徐々に感じなくなります。身体の状態は維持されますが、代謝やホルモン系が変動することによって、自律神経系や免疫系にも影響が及びます。
絶食によりケトン体代謝に入った身体では、脳内でα波が著明に増加し、生体恒常性(ホメオスタシス)の状態に入ります。この状態で過ごす絶食期には、前半は自己対峙の結果としての意識の変性(変化)が、後半には心理的な退行(抵抗の放棄など)や被暗示性の亢進(医師の話を素直に受け入れるなど)が起こってきます。
この状態のなかで、患者は極限状態や嫌悪刺戟を乗り越え、新たな自信と喜びをつかみます。また、自己洞察を深め、認識が変わっていくなかで、症状が変わり始めます。そして、代謝系の変化というストレスが、情動を司る自律神経系や関連する内分泌系、免疫系の再調整を促すのです。
こうした絶食療法の奏功メカニズムは、ハーバード医科大学のジョージ・ F・カーヒル (George F. Cahill Jr.) 博士によって解明されました。
画像出展:「慢性疼痛ーこじれた痛みの不思議」
5.自分自身の心で治していける
慢性疼痛のほとんどすべての患者さんには、共通の心理があります。まず、「自分こそが世界で一番苦しんでいる」「この痛みはいつ治るのだろうか」「なにかいい方法はないだろうか」「このままで本当に治るのだろうか」という不安と疑念です。
それから毎朝起きるたびに「今日の腰の具合はどうかな?」と、腰に意識を集めて点検します。病状に固着すればするほど、局所の神経は過敏になりますから、わずかな症状や痛みもキャッチしがちになります。その結果として「ああ、今日もまた痛い」と感じ、また、痛みにとらわれるという悪循環に陥るのです。
痛みゼロを求めれば求めるほど、「まだ治らない」「まだ残っている」「まだまだ……」という思いは強くなります。無間地獄(むけんじごく:最悪の地獄という意味)に入ってしまうのです。痛みの共存とは、言うは易く行うは難しで、本当に体得することは難しいことです。
くすりだけで治すと、効果は薬効の時間に限られます。患者さんによっては、くすりが切れるとまた痛みだすのではと、くすりが切れる前から不安がり、痛みを増幅させて、くすりの量がどんどんと多くなっていく人もいるでしょう。しかし、薬物療法と心理療法を併用して行うことによって、くすりである程度治したあとは、自分自身の心で治していけるようになるのです。
6.ステイ・アクティブ
痛いけれど痛いまま帰って、普段の生活をする。そうしているうちに痛みが減っていく―。
森田療法や絶食療法という日本古来の心理療法が示すこの結論は、実は興味深いことに、近年、米国整形外科学会(AAOS)で提唱されている最新の治療概念、「ステイ・アクティブ」とも通底するのです。
なかでも、森田療法とステイ・アクティブとは、考え方が驚くほど似ています。米国発の「ステイ・アクティブ」とは、日常生活で行動ができる状態に身体があるのなら、アクティブ(行動的)でいられるのならばそれでよい、それを第一目標にし、患者には行動させよう。痛いからといって、「鎮痛剤を飲んで安静にしておけ」という昔ながらの考え方は捨てようという発想です。
なぜ安静にしていてはダメなのでしょうか。それは、痛みの悪循環に陥らないようにするためです。
慢性疼痛の患者さんは、一般に痛みに敏感です。器質的な痛みではなく、自分の心が100倍にも1000倍にも増幅させた「修飾された痛み」に敏感なのです。その修飾された痛みにとらわれて、ちょっとした体調の変化も痛みに結びつけ、膨らませて苦しみます。
また、痛いのだから安静にしていなければと長期間寝たり起きたりの生活を続けていると、筋力低下や体力不足になり、気分転換のためにちょっとした運動や旅行をしただけで筋肉痛になりやすくなります。
さらには過食と運動不足から肥満し、実際に筋や関節に負担がかかるようになる人もいます。運動不足が、身体の神経系に存在する疼痛を抑制する機能を低下させることにもなります。廃用症候群といって、心肺機能が低下したり、骨粗鬆症が進行したり、筋を傷めやすくなったり、落ち込みやすくなるなど精神的に弱ってきたりもします。その結果、家庭不和や社会生活不適応といった状態が生まれます。これが痛みの悪循環です。
痛いのに動けば余計悪くなるではないか、という患者さんに向け、AAOS(米国整形外科学会)はとくに腰痛患者に対してこう述べています。
「腰痛を発症したばかりの急性期には運動はすべきではありませんが、すでに慢性化した痛みの場合には、運動によって全身の筋肉を鍛えることでむしろ痛みが和らぎます。さらには症状の悪化を予防することになります。急性期にも寝ているのではなく、起きて動き回りましょう。ベッドに寝て運動不足でいると回復が遅くなります」
痛くても痛いなりに動きなさい、といっているのです。
言葉や言い回し、またその意味の深さにおいて、いささかの差はありますが、このステイ・アクティブの概念と、森田療法の「あるがまま」という考え方は、根本理念で通底しているように見えるのです。
7.心因性の慢性疼痛患者の心得
平木先生が私案として、心因性の慢性疼痛患者の心得なるものを8つ挙げられています。ポイントは、頑張らない、焦らない、進み続けるということです。
①「ステイ・アクティブ」を目標とすること
②毎日の疼痛記録はやめること
③根性論で頑張ろうとしないこと
④自律訓練法をマスターすること
⑤「あるがまま」を実践すること
⑥すっかり治そうと焦らないこと
⑦治りたいがための悪あがきはしないこと
⑧薬物治療の場合、症状が改善されてきたら、できるだけ長く服薬を続け、その後徐々に減量し、早々の中止や中断をしないこと
8.悩みを相談する人の心理
多くの場合、問題をかかえている本人は、「うまい策があるわけではないし、この人が解決できるものでもない」ということを頭の隅で無意識に分かっていると思います。恋の悩みも経済的なトラブルでも家庭内の問題でも、健康問題でも、悩みの相談の心理とはそのようなものです。
分かっていながら、誰かに、どうしてもいわずにはいられない。ただ聞いてほしいというのが、悩みを訴える人の本心だと思います。つまり、相談を受けた方の役割で重要なのは、なにかもっともらしいアドバイスをしようと努力することではありません。
その人がどれほど悩んでいるか、苦しんでいるかということを、温かく共感をもって理解、共有しようという態度が、いちばん大切なのです。共感し、共有しようという態度を感じられることによって、苦しんでいる人は心の負担が軽くなります。
それが患者さん本人の自己解決力のアップにつながり、物事を客観的にみることができる余裕につながり、最終的に自分なりの解決法を見出していくのです。
9.心因性疼痛障害を疑うヒント
①六か月(三か月とも)以上続く慢性の痛み
②少なくとも二か所以上の医療機関での精密検査で、痛みに相当する病変が見あたらない
③一般的な鎮痛剤が効かない、効きにくい
④痛み方が独特で、周囲の人になかなか理解してもらえない
これまでに1000人以上の慢性疼痛患者さんを診療してきた平木先生のご経験に基づくキーワードです。慢性疼痛があって、これらの項目にあてはまるならば、一度はその原因として心因性を考えてみる必要があると思います。
心療内科
1.患者さんの多くは、「心因性」という診断に納得しない傾向がある。ここには「こんな激痛が心因であるはずがない」という強い思い込みも要因である。
2.日本で最初に心療内科という診療科を掲げたのは、九州大学医学部の池見酉次郎先生で、1963年に講座として、「心療内科」を冠するようになった。(看板を出せる標榜科として認められたのは1996年であり、30年以上先だった)
3.平木先生が一般内科に加えて心療内科を併設されたのは1983年であり、個人病院として心療内科を設置した例としては、全国でも最初に近いほうだった。
4.治ったかどうかは、患者さんの言葉のニュアンスから医師が判断する。平木先生のクリニック では痛みの評価を5点満点の六段階評価で表現してもらっている。同じ2点でも「だいぶよくなってきたけれど、まだ痛い。2点くらいは痛みがあります」という人と、「もうだいぶよくなってきて、2点くらいの痛みはあるけど何とかやっています」という人がいる。同じ2点でも前者はまだまだ時間がかかり、後者はそろそろ卒業というほどにニュアンスは異なる。患者さんの話を聞かないと点数だけでは判断できない。
5.心療内科のカルテは他の診療科とは少し異なる。カルテは日本語で書かれ、患者さんの言ったこと、医師が言ったこと、一言一句そのまま記載する。
6.診察の中でお話を聞きながら受ける第一印象がとても大事である。患者さんの痛みの背景に何があるのか。その物語が、患者さんの口から医師に話されること、そして医師と患者がともに物語への認識を深めていくことから、治療が始まっていく。
7.各種心理テストを行っている。その分析結果は病気を理解するのに参考になるが、診察で病歴を聞きながら、問診を行い、その中で性格傾向や心理状態、不安やうつなどを把握することが大切である。
8.「人体図へのマーク」「痛さの程度の数値化」「痛みの言語化」という患者さん自身による三段階の作業を通して、患者さんの痛みが明らかになっていく。
9.処方した薬が効かず、頑固な痛みを抱えた難治性の患者さんの場合、あらためて時間をとって面接し、生い立ちから現在までの人生、家族関係、趣味、宗教、恋愛観、結婚観、職場での問題、家庭内の問題などを、手順に従って、より詳しくうかがっていく。そこに、本人もはっきりとは気付いていない何らかの、痛みを生じるに至った「物語」が多々潜んでいることが多い。
付記
時々勉強させて頂いているサイトで、偶然、「心療内科」に関するコラムを見つけましたので、ご紹介させていただきます。



