「月刊スポーツメディスン8月号 No.193」の特集は「運動器超音波がもたらす新しい診療」でした。また、副題は「エコーガイド下の治療、エコーでスタッフ連携」となっています。
そして寄稿は次の4つです。
1.第2世代の幕開け!進化続ける運動器エコー:ソニックジャパン株式会社 代表取締役 松崎正史氏
2.日本から世界へ!進化続ける運動器エコー:帝京大学スポーツ医科学センター 同大学医学部整形外科講座、医療技術スポーツ医療学科 笹原潤先生
3.超音波診“断”から超音波診“療”の時代へ:横浜私立大学運動器病態学教室、同大学付属病院整形外科 宮武和馬先生
4.スポーツ医学の本場Stanford大学での挑戦:PM&R(Physical Medicine and Rehabilitation) Orthopaedic Surgery, Stanford University 福島八枝子先生
運動器エコーについて、「月刊スポーツメディスン」では、既に2008年から次のようなタイトルで特集が組まれていました。10年近く前から始まっていたということを知り、たいへん驚きました。
・2008年…「スポーツに役立てる超音波診断装置」
・2011年131号…「超音波 診断から診療へ-整形外科領域で進むエコー革命」
・2012年141号…「運動器超音波解剖-コメディカルが動画で診る時代」
今回のブログは、8月号 No193、4つの寄稿より「運動器エコーとはどんなものか」を知ることを目的にまとめてみました。
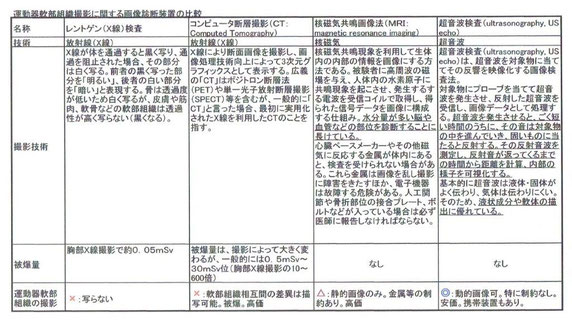
1.整形外科で使われる主な画像診断装置
・主にネットで調べた情報を元に、レントゲン(X線)、CT、MRI、超音波の特徴を表にしました。右端の「超音波」は手軽にしかも静的、動的と機能性高く軟部組織をみることができる優れた装置であることがわかります。
2.整形外科の問題点
・『私が今、整形外科とスポーツ整形について思っている問題点は、たとえば首が痛いとか、膝の裏が痛いとか、そういう訴えについて、とくにレントゲンなど画像上も問題がなければ、病態もわからないまま“筋肉の痛み”と決めつけ、「痛み止め、湿布、リハビリで」という治療が一般的になっているということです。(宮武和馬先生)』
・『今後は、おそらく内服、外用、リハビリオーダーは、人工知能(AI)でできるようになる可能性が高いです。当面、我々整形外科医が取り組むべき課題は、やはり手術あるいは注射ということになると思います。では手術だけでいいのかというと、整形外科と名乗る以上は、関節外にも注目すべきだと思っています。海外では整形外科のみでなく、PM&R(Physical Medicine and
Rehabilitation)という分野ができています。そこでは、エコーガイド下で、注射をしたり、手術を行ったりしています。つまり、関節外に対してアプローチする専門家がいます。日本には、「リハビリテーション科」があり、多くのリハビリ科医は主に脳卒中などのリハビリを行い、運動器のリハビリは、まだそこまで注目されていないところがあります。その意味で、わが国でもPM&Rの概念をもう少し整形外科やリハビリ科が取り入れてもよいのではないかと思っています。(宮武和馬先生)』
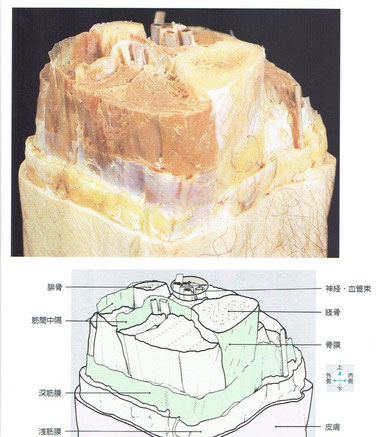
3.Fascia (ファシア)とは
・Fasciaの定義については、「人体の張力ネットワーク 膜・筋膜 最新知見と治療アプローチ」の監訳者であり、首都大学東京の竹井仁先生の序文を引用させて頂きます。
『Fascia(膜・筋膜)は、身体全体にわたる張力ネットワークを形成し、すべての器官、あらゆる筋・神経・内臓などを覆って連結しています。筋膜に関する研究はここ30~40年ほどで大きく発展しました。それまでは、皮膚、浅筋膜、深筋膜などをいかにきれいに取り去り、筋外膜に覆われた筋を露出させるかに力が注がれてきました。また、どの筋が骨を介してどのような作用をするかに関しての研究が主流でした。
しかし、生体においては、筋群の最大限の力が骨格への腱を経て直接的に伝達することは少なく、筋群の作用は、むしろ筋膜シート上へと、収縮力あるいは張力の大部分を伝えることがわかってきました。また、これらのシートは、共同筋ならびに拮抗筋にこれらの力を伝達し、それぞれの関節だけでなく、離れたいくつかの関節にも影響をおよぼすことも明らかになってきたのです。さらに、筋膜の剛性と弾性が、人体の多くの動的運動において重要な役割を果たすことも示されてきました。これらの事実は、新しい画像診断や研究手法の開発によって飛躍的に明らかになってきました。
2007年10月にHarvard Medical Schoolで開催された第1回国際筋膜研究学術大会(The 1st International Fascia Research
Congress)において、「Fascia」は、「固有の膜ともよばれている高密度平面組織シート(中隔、関節包、腱膜、臓器包、支帯)だけでなく、靭帯と腱の形でのこのネットワークの局所高密度化したものを含む。そのうえ、それは浅筋膜または筋内の最奥の筋内膜のようなより柔らかい膠原線維性結合組織を含む」と定義されました。』
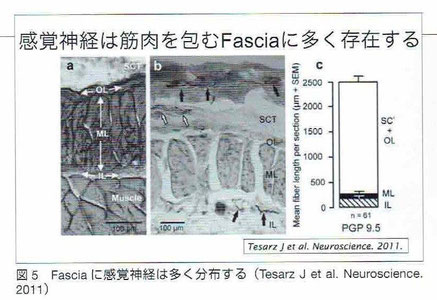
『「感覚神経は筋肉を包むfasciaに多く存在している」という論文が2011年に出ています。要は筋肉内ではなく、それを包むfasciaに感覚神経がたくさんあるから効くのだという理論です。』
画像出展:「月刊スポーツメディスン8月号」
4.「エコーガイド下の治療」について
・はじめに
・「エコーガイド下の治療」ということに焦点を当て、寄稿の中から特に重要と感じたものを取り上げました。
・「エコーガイド下の治療」に焦点を当てた1番の理由は、見ることができなかった筋肉やFasciaを静的だけでなく動的にも見ることができ、確認しながら治療ができる。この進歩は革命的であると考えたためです。
・使いこなすには
・エコーはゼリーを塗って、プローブを患部に当てれば見えます。操作はとても簡単ですが、課題は何が見えているのか分かること。これはエコーの問題ではなく解剖の知識の問題です。つまり、勉強により解剖の知識を高めることが必須になります。

この写真は、腰部多裂筋をターゲットとして、エコーガイド下の注射を行っているところです。(写真の下方が頭です。エコーで筋肉や筋膜などの状態を確認しながら、背骨の際に注射しています)
画像出展:「解剖・動作・エコーで導くFasciaリリースの基本と臨床―筋膜リリースからFasciaリリースへ 」
出版:文光堂
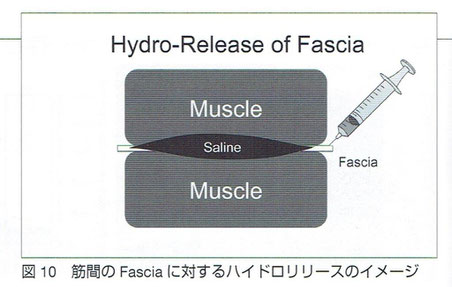
・ハイドロリリース
・「ハイドロリリース」はエコーガイド下での注射によるfasciaリリースを提唱している皆川洋至先生が産み出した用語です。この概念は海外でもハイドロダイセクション(hydrodissection)という用語で通じますが、海外での利用はほとんどが絞扼性神経障害に使われています。一方、日本では生理食塩水を使い、どこのfasciaでも、例えば寝違え肩こりだったら肩甲挙筋と僧帽筋の間だったり、肩が挙上できない、外旋できないだったら、烏口上腕靭帯にというふうに行われています。
・理想は体液に更に近い組成のリンゲル液です。ビカネイトという点滴に使われる液体だと全く痛くない注射ができます。(生食の場合、少し痛い)
・現在、広く流布している「筋膜リリース」と区別するために超音波で見えている現象を言葉にして定義されました。(2017年3月頃)
・『現在、自分が思っている理論は、筋肉と筋肉の間のfasciaに対して、たとえば動きが悪くなっているところに対して、生食を打ってあげる。癒着という大それたものではなく、イメージになってしまいますが、私はadhesion(接着)と呼んでいます。(宮武和馬先生)』
・利点
・薬液はキシロカインやメピバカインなどの麻酔薬やステロイドである必要はなく、副作用のない生理食塩水(生食)が使える。
・今まで見えなかった軟部組織が把握できる。深層筋の状態もわかる。
・動かしながら見ることができる。
・診察室のベッドサイド使える。ポケットエコーを使えば外出先でも使える。
・診断的治療ができる。(数mm単位で注射できるので効果の有無で病態の弁別が可能)
・精度の高い診断によりPT(理学療法士)との連携が良くなる。
・エコーガイド下での注射は、痛い組織をエコーで見て、そこで針を持っていくことができる。(従来型を「ブラインド注射」という)
・活用例
・トレーナーも使っていて、医師不在のときはトレーナーからエコー画像をメールで送ってもらっている。
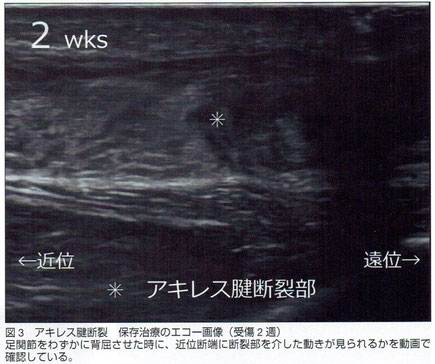
『たとえば、これはアキレス腱断裂に対し保存治療を行っていた選手です。受傷1週で外固定をスプリントから装具に変更し、エコーで見ながら可動域訓練を開始するといった積極的な保存治療を行っています。この選手については、受傷1週の時点は自分がエコーで診たのですが、翌日からアメリカへ出張しなければならず、それから2週間は自分が直接診察できないといった状況でした。普通でしたら、その間どうしようとなるのですが、当センターではその間もトレーナーがエコー画像を動画で送ってくれるのです。静止画ではわからない断裂部の接着状況を、アメリカにいながら送ってもらった動画で確認することができました。(笹原潤先生) 』
・アメリカの運動器エコー事情は進んでいる。
『先日、アメリカの運動器エコー事情を視察するため、松崎さん(ソニックジャパン株式会社 代表取締役)とピッツバーグに行ってきました。ピッツバーグの大西賢太郎先生(PM&R科)のもとを訪れ、クリニックでの外来診療の様子やレジデントへの教育などを見学してきました。膝前十字靭帯損傷や半月板損傷の診断をエコーで行っていたり、エコーガイド下手術の専用機器があったりと、日本との違いに驚くこともありましたが、その一方で、日本の技術力の高さ(プローブの性能など)にも改めて気づかされました。(笹原潤先生)』
・診断と治療~動的診断への挑戦~
『では、どう診断、治療するかというと非常に難しい。やはりまだ診断する力が足りていないと感じるのが現状ですが、やはりここだろうと思っているところと、圧痛や身体所見を使って診ていきます。私の今の見方は、簡単な身体所見をとって、ある程度どこの筋肉が悪いかを診ていきます。「ここが痛い」と本人が言うのはあまり当てにならないので、そこを目安に圧痛を診ていきます。圧痛が非常に大事で、痛いところが全然違うところに隠れていることもあり、それをある程度予想して圧痛部位を探っていき、それに対してエコーを当てて、そこに何があるか組織を確認します。筋肉だけと思いきや、そこの下に神経があったりということが多くあります。つまり、身体所見と圧痛、それを静的にエコーで確認して、何の組織があるかを見ていく。さらに最近は動的診断、動かして診ていく。これがやはりエコーの一番の武器なので、動かして診断しエコーガイド下でハイドロリリースを行う。身体所見、圧痛、エコーを組み合わせないとこういう注射は実現できません。(宮武和馬先生)』
5.アメリカのエコーガイド下治療 (福島八枝子先生)
・『日本とアメリカの最も大きな違いは、整形外科surgical科とPM&R科(整形外科のnon‐surgical科;運動器保存療法)(PM&R:Physical Medicine and
Rehabilitation)が明確に分かれていることです。整形外科surgical科とPM&R科間の診療連携は非常に密ですが、医師自体はまったく異なった臨床研修プログラムを経ており、PM&R治療概念は日本国内の一般的な整形外科保存療法の延長ではありません。まったく異なった診療科として存在しているという背景です。PM&R科が提供する治療の1つに超音波ガイド下注射と超音波ガイド下最小侵襲手術があるのみです。注射では、日本国内ではあまり馴染みがありませんが、こちらでは圧倒的に再生注射です。PRP(Plate
rich plasma)やstem cell注射が主流です。ぼろぼろになって摩耗した関節軟骨や靭帯を再生させたいと医療者も患者も大いに期待を寄せています。また、慢性・難治性腱障害などには超音波ガイド下最小侵襲手術による治癒促進や不良瘢痕組織の除去が必要となります。手術デバイスの開発が進んでいます。』

画像出展:「月刊スポーツメディスン8月号」